月経のトラブル
月経困難症
月経に伴って起こるつらい症状が日常生活に支障が出るほどになれば月経困難症と呼ばれます。
子宮や卵巣に原因のある器質性月経困難症と、子宮や卵巣に原因のない機能性月経困難症に分けられます。
分類
器質性月経困難症
子宮や卵巣になんらかの原因があるとき、器質性月経困難症といいます。子宮内膜症、子宮筋腫、子宮腺筋症であることが多く、子宮の形の異常によることもあります。
機能性月経困難症
子宮や卵巣に原因がないとき、機能性月経困難症といいます。
月経時に子宮内膜で作られるプロスタグランジン(PG)という物質が主な原因と考えられています。PGは全身の平滑筋(へいかつきん)を収縮させて頭痛、嘔吐などを引き起こし、子宮においては過剰収縮による痙攣的な痛みを引き起こします。
器質性か機能性のどちらであるかは超音波で診断します。
症状
下腹部痛(最も多い)、腰痛、頭痛、下痢、悪心(おしん)、嘔吐など
治療法
- ホルモン療法:(超)低用量ピル、黄体ホルモン
- 鎮痛・鎮痙剤
- 漢方薬
器質性の場合には手術など、その病気の治療をすることもあります。
特にホルモン療法の代表であるピルにより月経時の不快症状を軽減できるだけでなく、月経不順や過多月経、月経前症候群(PMS)も解消できるので、月経に関連した症状に悩む女性の大きな味方となっています。
月経前症候群(PMS: PreMenstrual Syndrome)
月経前の3~10日間続く、「イライラする」「気分が沈む」「体の具合が悪くなる」といった精神的あるいは身体的症状で、月経開始とともに軽快ないし消失するものをPMSといいます。中でも特に精神的な症状が非常に強く、日常生活に支障が出るほどの状態を月経前不快気分症候群(PMDD)といいます。
原因
排卵後には卵巣からエストロゲンとプロゲステロンが多く分泌され、月経前にはこれらのホルモンが急激に分泌されなくなります。これらホルモンのダイナミックな変化がPMSを引き起こと考えられていますが、セロトニンの低下、ビタミンの欠乏、ストレス、生活環境・社会環境の変化などいろいろな説もあり、いまだにはっきりとは解明されていません。
症状
| 身体的症状 | 精神的症状 |
|---|---|
|
|
治療
- (超)低用量ピル:排卵を止めホルモンの変動をなくすことで症状が軽快するので、低容量ピルを使って排卵を抑制します。低容量ピルは服用している期間だけ一時的に排卵を止めるものなので、将来の妊娠には影響を与えるものではありません。
- 漢方
- 鎮痛剤
- 精神安定剤
月経不順
月経周期とは、月経開始日から次の月経の開始前日までの日数のことで、
- 正常範囲:25~38日(平均28日)
- 頻発月経:月経周期が24日以内
- 希発月経:月経周期が39日以上
となります。月経周期が正常範囲を超えることを月経不順といいます。
原因
20〜30歳代での月経不順
子宮・卵巣の病気が原因のこともありますが、ホルモンバランスの乱れが主な原因と考えられています。ホルモンバランスが乱れる理由としては、ストレス、睡眠不足、急激なダイエット、多のう胞性卵巣症候群、高プロラクチン血症、甲状腺機能異常などが挙げられます。超音波で子宮・卵巣の病気を否定できれば、ホルモンバランスの乱れが原因と考えられます。
思春期(10歳代)や、閉経前の更年期(40歳代)での月経不順
身体が大きく変化する時期のため、月経周期が異常になるのは自然なことだと考えられます。個人差はありますが一般的に、初経(初潮)から4~5年経って女性ホルモンの分泌が順調になると周期が安定してきます。また、女性ホルモンの分泌が低下しはじめる40歳を過ぎた頃から、周期は少しずつ乱れてくるようになります。
治療
思春期や閉経前では自然に経過観察をすることも多いですが、日常生活に困るようなら一時的にホルモン剤で月経不順をリセットします。その後、自然に治る人もいますが、なかなか治らない人には暫くホルモン剤(低容量ピルや黄体ホルモン)を続けることもあります。血行や気の流れを良くするために漢方を使うこともあります。高プロラクチン血症、甲状腺機能異常ではその治療を優先させます。
経血量(月経量)・月経期間の異常
経血量の異常は以下に分類されます。
- 過多月経
- 過長月経:月経期間が8日以上
- 過少・過短月経:月経2~3日目にはナプキンにほとんど血がつかない
といいます。
経血量には個人差がありますが正常な量は20~140mlの範囲で、1枚のナプキンで2〜3時間前後はもつ程度の量です。
日中にも夜用ナプキンが必要だったり、夜間にタンポンと夜用ナプキンをしていてもシーツを汚したり、動悸やふらふらするなど貧血症状が出るほどになると過多月経と診断されます。過長・過多月経は、子宮や卵巣に異常のない機能性と、子宮や卵巣に異常のある器質性に分けられます。このうちどちらであるかは超音波で診断できます。
原因
機能性経血量・期間の異常
過労やストレス、激しい運動やダイエット、閉経前などでホルモンバランスが乱れることが原因と考えられています。特に、女性ホルモンが過剰分泌されると子宮内膜が厚くなりすぎ過多月経となり、分泌が少なすぎると内膜が薄くなり過少・過短月経となってしまいます。
器質性過長・過多月経
子宮筋腫(特に粘膜下筋腫)や子宮腺筋症、子宮内膜増殖症などが原因として挙げられます。
治療
機能性経血量・期間の異常
根本的な治療としては、ホルモンバランスの乱れを引き起こしている原因を取り除きます。過労やストレスで体に負担がかかっていることが多いので、十分な睡眠・栄養バランスのとれた食事・適度な運動を心がけ、できるだけストレスフリーな生活を送ることを心掛けましょう。低用量ピルなどのホルモン療法を数周期行い、月経周期を安定させることもあります。
器質性過長・過多月経
原因と考えられる病気を治療します。病気の種類や症状の程度、妊娠希望の有無などによって、最適な治療法を選択します。軽症であれば、ホルモン療法(内服・ミレーナなど)で病気の進行を抑えられる可能性もあります。ある程度進行すると、病巣や子宮そのものを手術で摘出しなければならないこともあります。
不正性器出血
生理の時以外に性器から出血することを不正性器出血といいます。
排卵期に起こる中間期出血など病気ではないものもありますが、中には重大な病気の症状であることもあるので注意が必要です。
原因
- ホルモン異常:多のう胞性卵巣症候群、卵巣機能不全など
- 炎症:カンジダや性感染症などの感染、萎縮性腟炎、子宮内膜炎など
- 腟部びらん:若い女性では一般的にみられる状態ですが、子宮頚がんの初期症状であることもあるので注意が必要です。
- 良性腫瘍:子宮頚管ポリープ、子宮内膜ポリープ、子宮筋腫など
- 悪性腫瘍:子宮頚がん、子宮体がん、卵巣腫瘍、子宮肉腫など
- 妊娠関連:流産、異所性妊娠など
治療
原因は様々なのでそれに合わせた治療法を選択します。
不正出血は重大な病気が隠れていることもありますので、放置せず早めに産婦人科を受診して検査を受けてください。
外陰部のトラブル(かゆみ・痛み・できもの)
外陰部は下着に触れたり腟からの分泌物によりかゆみや痛み、できものが出やすくなります。
原因と主な症状、治療
ムレや乾燥
帯下が多いと蒸れやすく、閉経後には乾燥によってかゆみを生じることがあります。
かゆみ止めや保湿剤で経過をみます。閉経後では女性ホルモンの腟剤を併用することもあります。
接触性皮膚炎
おりものシートやナプキン、下着などの肌に合わないものでかゆみを生じることがあります。
原因となるものの使用を控えます。かゆみがひどい場合にはかゆみ止めで経過をみます。
毛のう炎
毛穴の奥にある毛包(毛のう)に細菌感染が起こり、陰毛のある場所に痛みを感じます。最近は脱毛治療により毛のう炎を訴える方が増加傾向にあります。毛包周囲から感染が深部に広がるとせつ(1㎝程度)~よう(数センチ)と呼ばれるしこりとなり発赤・熱感や強い痛みを感じます。しこりが大きくなり痛みを伴うと排膿や抗生物質を内服します。
粉瘤(アテローム)
皮膚に袋状の構造物ができてしまい、その中に角質や皮脂がたまって徐々に大きくなっていく良性のできもの(腫瘍)です。袋状構造物ができる原因ははっきりわかっていません。多くの場合症状はありませんが、感染が生じると赤く腫れて痛みを生じることがあります。気になるようであれば手術で袋状構造物を取り除きます。当院では手術は行っていません。
バルトリン腺のう胞(膿瘍)
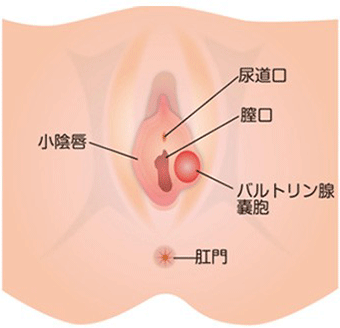
バルトリン腺とは膣口の左右奥にある分泌腺のことで、膣口の左右に開口部があり、普段は無色透明な粘液を分泌して性交を容易にします。
原因
性交時の摩擦や何らかの刺激によりその開口部に傷がつき閉じてしまうと、バルトリン腺が腫れ(のう胞)、そこに感染が加わり炎症が起こり(バルトリン腺炎)、ひどくなると膿が溜まり(膿瘍)、痛みや腫れが強くなります。
治療
急性期
抗生剤や鎮痛剤の内服をします。膿瘍ができている場合には針を刺して膿を出し、痛みを軽くします。穿刺した針穴は小さいためまた閉じて、再発を繰り返すことがあります。
慢性期
再発を繰り返す場合には、機能温存の根治術として開窓術を行います。
当院では急性期の治療はしますが、手術は行っておらずご紹介となります。
性感染症(STD)
外陰部に異常を感じる性感染症としては、トリコモナス腟炎、性器ヘルペス、尖圭コンジローマ、梅毒等がありますが、詳細はこちらをご覧ください。
おりもの(帯下)のトラブル
おりものはホルモンのリズムに合わせて変化します。
一般的に月経直後は量が少なく、徐々に増えて排卵期になると透明で粘り気のある糸を引くようなおりものになり血が混じることもあります(排卵期出血)。排卵後は白いおりものが増え、匂いが強くなることもあります。生理的なおりものの変化以上におりものが増えたりかゆくなったりなど、いつもとは違う症状が出てきたら炎症を起こしているかもしれません。
細菌性膣炎(腟症)
通常腟内は常在菌である乳酸菌により弱酸性に保たれており、外部からの感染予防を担っています。この乳酸菌の働きの低下により普段体内にいる細菌が腟内で過剰に増殖した状態を細菌性腟症といいます。性感染症ではありません。
原因
ストレスや疲労などによる免疫の低下、性交渉による雑菌の侵入、また頻回に腟内洗浄を
行うと善玉菌である乳酸菌がいなくなり悪玉菌が増殖し症状を引き起こします。
症状
おりものが増えて、かゆみや(魚の腐ったような)悪臭を感じることもあります。
治療
抗生剤の膣内投与または内服、かゆみのある場合はかゆみ止めの軟膏を塗布します。
カンジダ外陰膣炎
カンジダは私たちの皮膚や腸管など、どこにでもいるカビ(真菌)の一種で、弱毒菌です。
原因
ストレスや疲れなどで免疫が低下したり、抗生剤の内服により膣内の常在菌(乳酸菌)がいなくなることで増殖し、症状を起こします。
症状
腟内や外陰部にかゆみや痛みを感じ、おりものは増え、典型例では白色でカッテージチーズ様(酒粕様)にボロボロすることが多くなります。
治療
軽症の場合は免疫が回復してくると自然に治ることもありますが、症状がつらい場合には抗真菌剤の膣内投与や内服、軟膏を外陰部に塗布して治療します。
性感染症(STD)
おりものに異常を感じる性感染症としては、クラミジア、淋菌、トリコモナス等があります。
詳しくは下記の性感染症(STD)をご覧ください。
性感染症(STD)
性感染症(Sexually Transmitted Diseases/Infections、STD/STI)とは、性行為(性交やオーラルセックスなど)により感染する病気です。性的接触の経験がある人ならだれでも感染する可能性があり、たった一度のセックスでもうつることがあります。
クラミジア・淋菌
もっとも一般的な性感染症で、性交やオーラルセックスなどにより子宮頚管炎、咽頭炎をおこします。
症状
クラミジア、淋菌ともに女性は症状がでないことが多いですが、おりものの増加や性交痛、不正性器出血などを認めることがあります。放置するとおなかの中に炎症が広がり、将来的に卵管炎により不妊症や子宮外妊娠の原因になることもあります。
オーラスセックスによる感染ではのどの痛みを感じることがあります。
診断
おりものを採取して検査します。
15分ほどで結果が出る迅速検査と結果に数日かかる通常のPCR検査があります。
迅速検査はすぐに結果が出て治療ができるというメリットがありますが、精度が低い傾向があるため陽性なのに陽性に出ないこともあります。一方、通常検査は結果が出るまでに数日かかるというデメリットはありますが、精度が高くより正確な結果が得られます。
当院では迅速検査と通常検査ともに保険診療で可能です。
治療
クラミジアは抗生剤の内服、淋菌は抗生剤の点滴で治療をします。パートナーにも治療が必要です。
治療3週間後以降で再検査をして治癒判定を行います。それまでは性交渉禁止となります。
ウレアプラズマ・マイコプラズマ
これまで子宮頚管炎はクラミジア・淋菌が主な原因として知られていましたが、近年はマイコプラズマやウレアプラズマも認知されるようになり、性感染症として注目され始めています。
マイコプラズマには肺炎を引き起こすマイコプラズマと性器に炎症を起こすマイコプラズマの2つのグループがあり、性器マイコプラズマは肺炎マイコプラズマとは別の種類になります。
クラミジア・淋菌の検査が陰性でもおりものに違和感を感じる場合、ウレアプラズマもしくはマイコプラズマが原因かもしれません。
症状
自覚症状が出ないことが多く、おりものの増加や軽い性交痛などを感じることがあります。
放置するとおなかの中に炎症が広がり、将来的に卵管炎により不妊症や子宮外妊娠を起こす可能性もあります。
診断
おりものを採取して検査します。
現在、マイコプラズマの検査・治療は保険適応となりましたが、ウレアプラズマは保険外診療となります。
治療
抗生剤の内服により治療します。難治性で一度の治療では治らないこともあり、治療を数回繰り返すこともあります。治療4週間後以降で再検査をして治癒判定をします。それまでは性交渉禁止です。
ウレアプラズマの治療は保険外診療となります。
トリコモナス
トリコモナスという原虫感染により腟や膀胱に炎症を起こします。
性交により感染することが多いといわれていますが、便器や浴槽でも感染するといわれています。よって、性交渉の経験のない女性や幼児にも感染する可能性もあります。
症状
症状のない方もいますが、泡状で悪臭を伴うおりものがでて、膣内に灼熱感を伴う痛みやかゆみ、排尿時にしみて痛いなどの症状が現れます。
診断
おりものを採取して検査します。
治療
腟だけでなく尿道・膀胱にも感染するので腟剤ではなく内服で治療します。
治療後でもわずかに残存した腟内のトリコモナスが月経血中で増殖することがあるので、治療を行った次の月経後に再検査し、陰性を確認します。
性器ヘルペス
単純ヘルペスウィルスの感染により外陰部や肛門周囲に炎症を起こします。
一度感染すると体内の神経節に潜伏し続け、疲れやストレスなどで免疫が低下したときに再び神経を伝って皮膚に炎症を起こします。
症状
外陰部に水ぶくれ(水泡)やただれ(潰瘍)ができ、強い痛みを感じます。
初回感染時には症状が強くでることが多く、激しい痛みで排尿困難や歩行困難、38℃以上の高熱がでることもあります。
診断
症状が出ているときには見た目で診断できることが多いですが、見た目で診断が困難な場合にはすぐに結果がでるウィルス抗原検査を行うこともあります。
治療
症状発症時
抗ウィルス薬を5~10日間内服します。軽症の場合には抗ウィルス薬の軟膏を塗布します。
初発時の歩行困難や排尿困難などの重症例には抗ウィルス薬の点滴を行います。当院では点滴治療は行っていません。
再発時自己内服(Patient Initiated Therapy, PIT)
抗ウィルス薬は発症後早期に内服開始することで効果が高まります。
頻回に再発する人には予め抗ウィルス薬を処方しておきます。
再発の前駆症状(ムズムズといった局所の違和感やピリピリとした神経痛様の痛み)を感じたら6時間以内に内服し、水ぶくれやただれの発症を封じます。
再発抑制療法
「また再発するかもしれない。。。」という精神的苦痛を取り除くため、頻回に再発(年に6回以上)を繰り返す場合には抗ウィルス薬を1日1錠1年間毎日内服する再発抑制療法が行われます。
再発時の治療・抑制療法については再発の頻度を考慮して決定します。再発でお悩みの方は医師にご相談ください。
尖圭コンジローマ
HPV(ヒトパピローマウィルス)感染により外陰部や肛門周囲、腟内にイボができる性感染症です。
HPVには型が100種類以上あり、尖圭コンジローマを引き起こす型は6型と11型です。子宮頸がんの原因となる型とは異なります。
症状
初めは小さなイボが外陰部や肛門周囲にでき、進行するとイボのサイズは大きくなり数も増え、イボ同士がくっつくことでカリフラワー様になります。あまり自覚症状はなく、かゆみや痛みを伴うこともありますが頻度は高くありません。
診断
多くの場合は見た目で診断できます。
腟前庭乳頭症(小陰唇内側にできる小さな突起物で生理的現象。感染症ではない。)とよく似ているため診断が難しいケースもあります。判断が難しい場合にはイボの組織を採取し検査をすることもあります。
治療
イボのできた部位が皮膚の場合にはクリームを1週間に3回塗布して治療します。刺激性のあるクリームなので粘膜や腟内には使用できません。粘膜や腟内にイボができている場合にはレーザー治療を行います。当院ではレーザー治療は行っておらずご紹介となります。
梅毒
梅毒の病原体は梅毒トレポネーマで、性行為による皮膚・粘膜病変部との接触により感染します。
症状
感染部位(性器、口など)に硬いしこり(硬結)や無痛性のただれ(潰瘍)ができ、近くのリンパ節が腫れます(第1期)。その後、3~12週間くらいの間に、発熱、全身倦怠感などの全身症状と共に皮膚に様々なタイプの赤い発疹が現れ(第2期)、さらに10~30年の間に心臓や血管、脳に病変が生じます(第3・4期)。
診断
血液を採取して抗体検査を行います。
治療
抗生剤を4週間内服、または筋肉注射を行います。筋肉注射は1~2期梅毒では1回、3期梅毒であれば3回(1週間に1回)の投与で治療が完了します。
治癒判定のため治療1か月後に血液検査をします。
抗体の値が十分に低下していれば治癒と判断しますがその判断は難しく、経過が順調でも3か月後、6か月後の再検査が推奨されています。
HIV
HIVウィルスは、性的接触でHIVを含んだ性分泌液(精液、膣分泌液)が、体の粘膜(口腔粘膜、直腸粘膜など)から吸収されることで感染します。なお、性的接触による感染以外にも、血液感染、母子感染があります。HIVはヒトの体の免疫を低下させ、やがて普段は感染しないはずの病原体にも感染しやすくなり、さまざまな病気を発症します。このような状態になることをエイズと言います。
症状
感染直後は、風邪(インフルエンザ)やウィルス感染に似た症状がみられることがあります。
診断
採血を採取して抗原・抗体検査を行います。
治療
抗HIV薬を数種類組み合わせて内服する多剤併用療法を行います。



